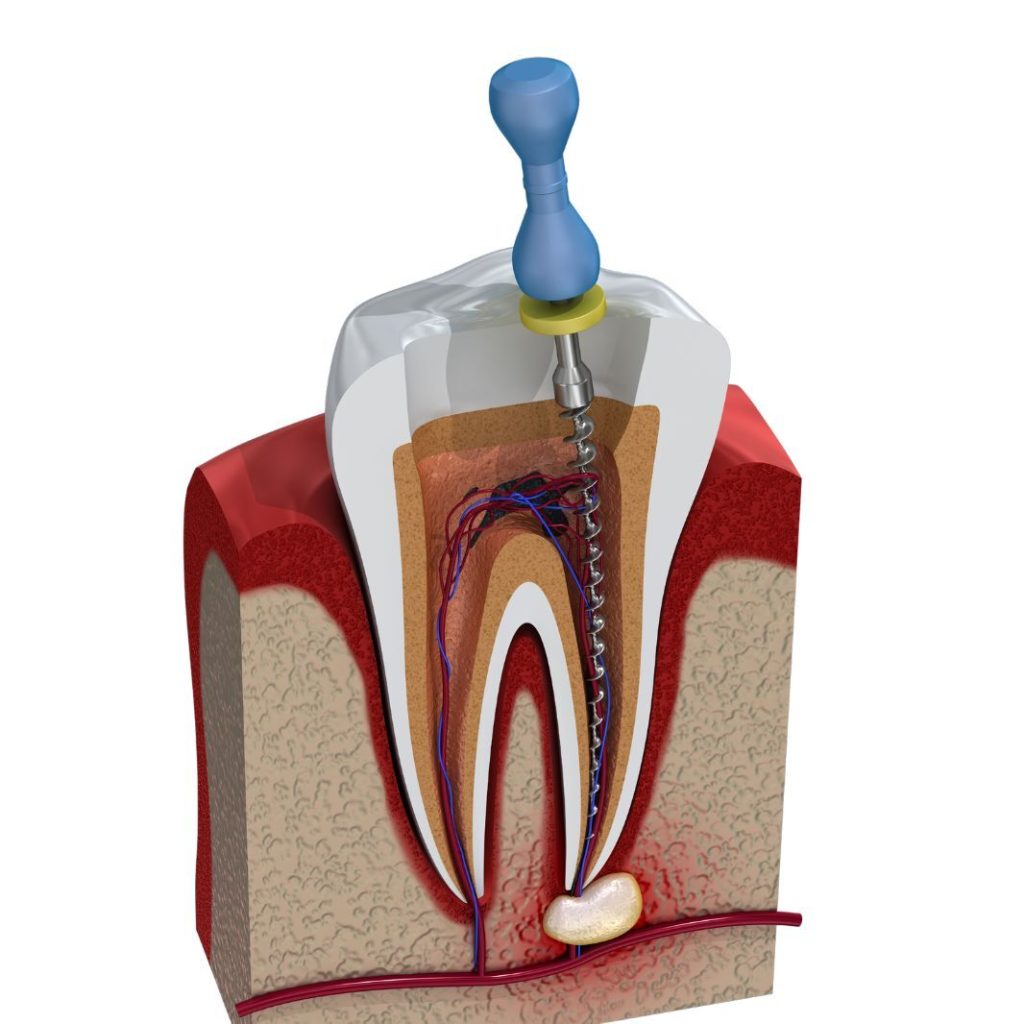
Періодонтит: причини виникнення, різновиди, симптоми та методи лікування
Періодонтит – запальний процес у періодонті (кореневій оболонці зуба) та сполучній тканині. Захворювання стає наслідком запущеного пульпіту. Ігнорування необхідності лікування періодонтиту призводить до прогресування запалення, утворення флюсу чи появи гнійних виділень. Тому за перших симптомів хвороби потрібно звернутися до стоматології, де лікар проведе комплексні терапевтичні заходи.
Вкажіть свій номер телефону, ми передзвонимо і підберемо для вас зручний час прийому.
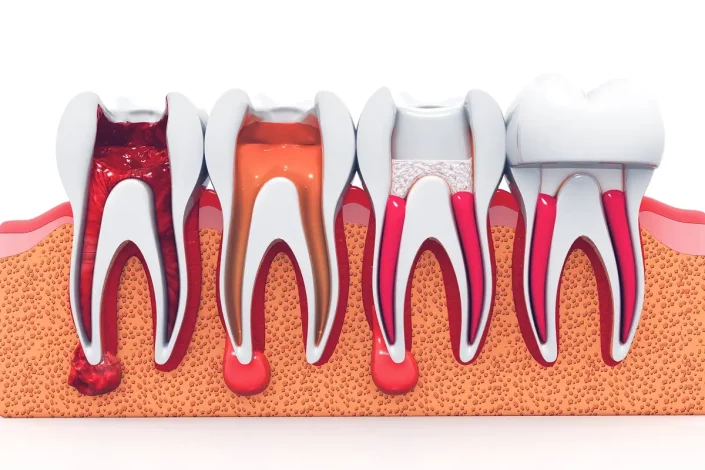
Що таке періодонтит постійних зубів
Періодонтит постійних зубів – запалення кореня зуба, що швидко поширюється на зв’язку, яка утримує його, та прилеглі тканини ясен. Відповідно, зуб починає хитатися, а відсутність лікування призводить до його втрати. Захворювання діагностується в дорослому віці внаслідок ускладнень каріозного процесу. Йдеться про несвоєчасне звернення до стоматології, непрофесійно проведену терапію карієсу чи пульпіту, неправильно встановлені пломби чи ортопедичні конструкції (коронки, мости).
Причини захворювання
Періодонтит розвивається, коли інфекція із каріозної порожнини потрапляє до зубних каналів, а звідти до кореня зуба. Відповідно, основною причиною розвитку хвороби стає нелікований карієс або пульпіт. Також захворювання виникає через:
- травматизацію зубів;
- наявність інфекційних агентів у крові;
- непрохідність каналів зубного кореня;
- пошкодження стінок каналів кореня зуба;
- некваліфіковане надання стоматологічних послуг;
- формування кісти чи гранульоми біля верхівки кореня;
- травмування кореня під час видалення штифта чи зубної вкладки (формувача культі під штучну коронку).
Причиною виникнення періодонтиту можуть ставати ускладнення інших хвороб зубів і ясен. Ризики зростають на фоні незбалансованого раціону, недостатньої гігієни ротової порожнини, шкідливих звичок і системних захворювань (цукрового діабету, серцевої недостатності, патологій ШКТ, нервових, імунних чи ендокринних хвороб).
Симптоми періодонтиту
Симптоматична картина відрізняється залежно від форми періодонтиту та стадії розвитку запального процесу. На ранніх етапах захворювання зазвичай проявляється слабко, а виражені ознаки з’являються на пізній стадії.
Гострий періодонтит має такі симптоми:
- раптовий розвиток хвороби;
- неприємний запах із ротової порожнини;
- реакція на гарячу їжу/напої та її відсутність на холодні страви;
- постійний гострий біль, що посилюється за механічного впливу на зуб;
- больові відчуття, які поширюються на ясна (іноді на протилежний бік щелепи);
- незначне виступання зуба із зубного ряду через запалення навколишніх тканин;
- пульсуючий біль та рухливість зуба із припухлістю ясен, щоки, губи (можливе підвищення температури тіла).
За 1-2 тижні запалення може зменшитися, перейшовши до хронічної безсимптомної форми. Але в деяких випадках виникає ускладнення ранньої стадії захворювання – гострий гнійний періодонтит. Патологічний процес легко розпізнається за сильним болем, відчуттям розпирання ураженої зони, великим накопиченням ексудату. У пацієнта набрякають м’які тканини обличчя, а інтенсивний дискомфорт виникає навіть від незначних дотиків до ділянки запалення. Також збільшуються лімфатичні вузли, болить голова, присутнє загальне погане самопочуття та підвищена температура тіла.
Складні форми та запущені стадії хронічного періодонтиту характеризуються глибоким проникненням інфекції до каналів і кореня зуба, а також її активним розповсюдженням на навколишні тканини. Хронічний процес може протікати майже безсимптомно або мати виражену клінічну картину з больовим синдромом.
Симптоми хронічного періодонтиту:
- утворення гною та абсцесів;
- гострий біль, що з’являється та зникає;
- кровоточивість ясен (можлива навіть у нічний час);
- підвищена рухливість зубів (зміна їхнього положення, утворення трем);
- важкий процес протікання запалення, якщо порівнювати з гострою формою;
- постійні больові відчуття, що посилюються від дотиків;
- набряк, почервоніння, синюшність ясен;
- підвищена температура тіла.
Клінічну картину доповнює слабкість, нервозність, безсоння чи поганий сон. Гострий, хронічний чи гнійний періодонтит серйозно впливають на загальний стан організму, тому потребують негайного звернення до стоматології. Якщо ви помічаєте симптоми захворювання, потрібно почати лікування якнайшвидше.
Різновиди періодонтиту
За локалізацією інфекційного вогнища та ділянки запалення розрізняють апікальний і крайовий періодонтит. У першому випадку вражається верхня частина або основа зубного кореня, у другому – інфекція поширюється в м’яких ясеневих тканинах.
Форми хвороби за причиною розвитку:
- Інфекційна. Виникає через вплив хвороботворної мікрофлори (стафілококів, спірохет, стрептококів тощо), що проникають у корінь із каріозної порожнини. Також патологічний процес можливий через риніт, гайморит, інші захворювання.
- Травматична. Розвивається внаслідок травмування зуба (пошкодження від удару, розгризання твердої їжі чи предметів, інших механічних чинників).
- Медикаментозна. Спостерігається після впливу на тканини зуба та ясен деяких сильнодіючих речовин (йоду, хлоргексидину, формаліну тощо).
На ранній стадії хвороби діагностується гострий періодонтит із різкими та ниючими болями, рухливістю зуба та високою температурою тіла. Без лікування запалення переходить до хронічної форми. Її перебіг часто буває безсимптомним, але патологія набагато небезпечніша, ніж гостра. Відсутність терапії може призвести до найгіршої стадії – періоститу, коли запалення поширюється на окістя та кісткову тканину щелепи. Звідти інфекція проникає до кровоносних і лімфатичних судин, розповсюджується по всьому організму та призводить до важких інфекційних уражень різних систем.
Форми хронічного періодонтиту:
- Фіброзна (безсимптомна). Діагностується за допомогою методу рентгенографії.
- Гранулююча (найчастіша). Супроводжується формуванням свищів і болем.
- Гранулематозна (найнебезпечніша). Розпізнається за утворенням гнійного мішка в дентині (середній тканині зуба).
Небезпечна форма захворювання – гострий серозний періодонтит. Виникнення гнійного вогнища може призводити до подальшого формування абсцесів і флегмон. На фоні серозного процесу можливий розвиток серйозних системних захворювань, як то серцево-судинних патологій, одонтогенного сепсису, проблем із суглобами тощо.
Діагностика періодонтиту
У сучасній стоматології періодонтит діагностують на підставі візуального огляду, анамнезу пацієнта, пальпації, перкусії, зондування, перевірки реакції на температурні чинники та результатів рентгенографії.
Лікування періодонтиту
Якщо своєчасно звернутися до стоматології, лікування періодонтиту проводиться консервативно. Лікар вводить місцеву анестезію, видаляє старі пломби (за наявності), чистить каріозну порожнину та формує доступ до кореневих каналів. У разі хвороби зуба під коронкою вона демонтується з утворенням порожнини в культі. Стоматолог видаляє пульпу, проводить механічну обробку каналів кореня (розширює, шліфує внутрішню поверхню, знезаражує антисептичними та кислотними розчинами). Далі до кореневих каналів вводяться лікарські препарати, а зуб закривається тимчасовою пломбою. Після цього лікар призначає знеболювальні та протизапальні засоби.
Другий етап консервативного лікування періодонтиту (за 2-3 місяці):
- контроль результатів за допомогою рентгенографії;
- видалення тимчасової пломби;
- повторна дезінфекція кореневих каналів;
- постійне пломбування та реставрація коронки зуба (у разі відсутності симптомів запалення).
Хронічна фіброзна форма періодонтиту не передбачає розширення каналів у процесі ендодонтичної обробки. В усьому іншому алгоритм дій залишається незмінним. Лікування гранулюючого та гранулематозного хронічного захворювання зазвичай потребує більше часу (3-6 місяців). В останньому випадку лікар призначає не лише протизапальну, а й імуномодулюючу терапію. Для прискорення позитивної динаміки можуть застосовуватися методи фізіотерапії.
Консервативне лікування періодонтиту ефективне в 70-90% випадків, однак за сильного ураження тканин чи відсутності результату необхідне хірургічне втручання.
Методи хірургічної терапії гострої та хронічної форми хвороби:
- видалення зуба;
- видалення кісти зуба;
- резекція верхівки кореня.
Новітні методи стоматології дають змогу зробити інвазивне лікування результативним, безболісним і безпечним. Операції з видалення новоутворень та терапія запалення проводяться з використанням дентального мікроскопа для 100% точності. Лазерні технології – це безкровні маніпуляції та істотне зниження ризику інфікування рани.
Рекомендації після лікування періодонтиту
Після терапевтичних процедур не можна їсти до закінчення дії анестезії (2-3 години), щоб не вкусити губу, язик, внутрішню частину щоки. Якщо спостерігається алергічна реакція на місцеве знеболення у вигляді локального набряку чи висипу, потрібен антигістамінний препарат. Протизапальні засоби приймаються наступних кілька днів за призначенням лікаря. Після лікування важливо дотримуватися повноцінної гігієни ротової порожнини, не гріти зону втручання, спостерігати за станом тимчасової пломби, аби не допустити її випадіння чи пошкодження. До повного зникнення запалення треба відвідувати свого лікаря в стоматології для профілактичних оглядів.
Профілактика захворювання
Профілактика періодонтиту включає правильне чищення зубів двічі на день щіткою середньої жорсткості та пастою, яку підібрав ваш лікар (бажано). Додатково необхідне використання ополіскувача, зубної нитки чи іригатора. Професійна чистка робиться не рідше 2 разів на рік. Також треба своєчасно звертатися до стоматології для лікування карієсу, пульпіту та дефектів прикусу. Крім того, стоматологи радять не зловживати алкогольними напоями та курінням, ретельно пережовувати їжу, слідкувати, щоб у раціоні було достатньо м’яких і твердих продуктів (моркви, яблук тощо).