Гострий пульпіт: симптоми, діагностика та лікування
Гострий пульпіт – найпоширеніше стоматологічне захворювання після карієсу. Воно характеризується запаленням пульпи – судинно-нервового пучка всередині зуба. Особливість патології – нестерпний біль через безпосереднє пошкодження нервів, тому більшість пацієнтів потрапляють до стоматолога саме на цій стадії хвороби.
Вкажіть свій номер телефону, ми передзвонимо і підберемо для вас зручний час прийому.
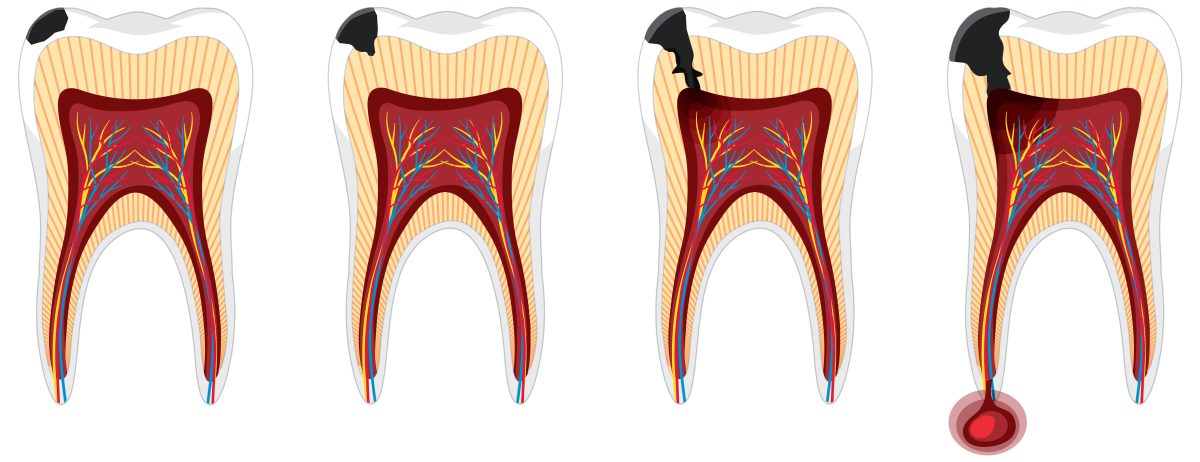
Причини розвитку гострого пульпіту
Головна причина розвитку захворювання – потрапляння інфекції до тканин пульпи із каріозної порожнини. Відповідно, це поглиблення запалення у випадках ігнорування необхідності своєчасного лікування карієсу.
Також гострий пульпіт може виникнути через:
- травми (перелом коронки чи кореня зуба внаслідок удару тощо);
- хімічний чи термічний опік (наприклад, під час обточування зуба, в разі порушення правил застосування паст з вмістом миш’яку тощо);
- непрофесійно виконане пломбування (неякісну антисептичну обробку каріозної порожнини, недостатньо щільне прилягання пломбувального матеріалу);
- поширення запалення у клінічних випадках гаймориту чи тонзиліту;
- сильну стертість зубних коронок.
Гострий пульпіт часто з’являється в дітей, що зумовлено швидшим прогресуванням каріозного ураження, ніж у дорослих, через фізіологічні особливості будови молочних зубів. Лікування хвороби має проводитися вже за перших симптомів, щоб усунути біль і запобігти подальшому поширенню запалення.
Симптоми хвороби
Головна ознака патології – гострий біль, що з’являється раптово та мимовільно. Один напад триває від кількох секунд до 30 хвилин і навіть довше. Зазвичай больовий синдром посилюється вночі. Симптоми варіюються залежно від форми хвороби. Так, при гострому обмеженому пульпіті біль триває до 20 хвилин, і пацієнт чітко визначає локалізацію хворого зуба. У випадках гострого дифузного пульпіту больові відчуття зберігаються до кількох годин, завдаючи сильних страждань. Гострий гнійний пульпіт спричиняє біль, що віддає в скроню, вухо, потилицю. Також його легко розпізнати за неприємним гнійним запахом з ротової порожнини.
Також для хвороби характерна підвищена чутливість зубів до подразнень (механічних, термічних тощо). Якщо не почати лікування патології на гострій стадії, це призводить до переходу захворювання в хронічну форму. Тоді періоди ремісії можуть проходити без очевидних ознак. Симптоми загострення – кровотечі з каріозної порожнини та сильний ниючий біль, зазвичай спровокований зовнішніми подразниками.
Класифікація гострого пульпіту
Класифікація патології відбувається за причинами виникнення та ступенем розвитку. Відповідно до цього лікар визначає оптимальні методи лікування.
Форми захворювання за ступенем розвитку:
- Гострий обмежений пульпіт. Осередок запалення знаходиться у верхній частині пульпи. За відсутності адекватного та професійного лікування хвороба швидко прогресує та переходить у наступну форму всього за 2-3 дні.
- Гострий дифузний пульпіт. Запальний процес розповсюджується на весь нервово-судинний пучок. Стадія може тривати до 2-х тижнів.
- Гострий гнійний пульпіт. У пульпі зуба з’являються гнійні включення, через які нестерпний біль спостерігається майже постійно та вщухає на короткий час, якщо використати холодний компрес.
Гострий пульпіт провокують різні негативні чинники, тому за причинами виникнення його поділяють на: інфекційний (ускладнення глибокого карієсу), ятрогенний (помилки лікаря, коли проводиться стоматологічне лікування), конкрементозний (порушення обміну речовин у тканинах пульпи), хімічний (неправильне застосування антисептиків або паст з агресивним складом), травматичний (механічні пошкодження зуба).
Діагностування гострого пульпіту
У випадках, коли спостерігаються симптоми гострого пульпіту, проводиться комплексна діагностика. Спочатку лікар збирає анамнез і вивчає скарги пацієнта. Далі він оглядає ротову порожнину та оцінює стан пошкодженого зуба.
Апаратні методи діагностики патології:
- Рентгенографія. Знімок допомагає виявити вогнище запалення.
- Електроодонтодіагностика. За реакціями нервової тканини під час проведення струму можна зробити висновок про поширеність патологічного процесу.
- Зондування. Процедура дає змогу точно визначити ступінь запалення, однак потребує попереднього розтину зуба для отримання доступу до пульпи.
Симптоми хвороби схожі з проявами глибокого карієсу, невриту трійчастого нерва, гострого періодонтиту та деяких інших стоматологічних захворювань. Тому діагностика патології – завдання спеціаліста, що використовує сучасні діагностичні методи.
Як лікується гострий пульпіт
Консервативне лікування призначають, якщо можна зберегти життєдіяльність пульпи. Це можливо у випадках осередкового та дифузного гострого пульпіту, але важливо, щоб ділянка верхівки кореня зуба не зазнала патологічних змін. Також лікар визначає, чи немає в пацієнта протипоказань (хронічних хвороб, алергії на склад препаратів).
Етапи процедури консервативного лікування:
- Введення місцевої анестезії.
- Видалення пошкодженого карієсом дентину.
- Оброблення порожнини медикаментозними препаратами.
- Накладання протизапальних або регенерувальних паст із кальцієм.
- Встановлення ізолювальної прокладки (після того, як в оброблених структурах пульпи з’являється волокниста сполучна тканина).
- Постійне пломбування зуба.
Методи хірургічного лікування включають вітальну ампутацію, вітальну чи девітальну екстирпацію. Вітальна ампутація проводиться за один візит до лікаря. Процедура не потребує використання миш’якових паст і допомагає зберегти корінь зуба. Коронка препарується із частковим видаленням пульпи, антисептичною обробкою порожнини, введенням лікувальних препаратів і пломбуванням. Метод вітальної екстирпації має аналогічний алгоритм із єдиною відмінністю – повним видаленням пульпи.
Девітальна екстирпація проводиться за кілька процедур. Під час першого візиту до лікаря видаляються всі уражені запаленням тканини, закладається девіталізувальна паста, а порожнина закривається тимчасовою пломбою. Другий сеанс для пацієнта – видалення нерва, прочищення каналів, обробка антисептичними препаратами та знову тимчасове пломбування. Третя процедура – встановлення постійної пломби, якщо терапія дала бажаний результат зі зникненням усіх симптомів.
Етапи хірургічного лікування гострого пульпіту:
- Отримання доступу до пульпи.
- Закладення девіталізуючої пасти – безпечного аналогу миш’якових паст (лише у окремих випадках).
- Видалення пульпи та чистка каналів після відмирання зубного нерва.
- Антисептична обробка порожнини зуба.
- Пломбування та реставрація коронки (за потреби).
Для контролю якості пломбування обов’язково проводиться рентгенодіагностика.
Способи профілактики
Гострий пульпіт – захворювання, що складно піддається терапії, тому краще запобігти розвитку хвороби. Для цього необхідна щоденна ретельна гігієна ротової порожнини: чищення двічі на день із використанням ополіскувача, зубної нитки чи іригатора. Часто запальний процес у пульпі стає наслідком нелікованого карієсу. Якщо з’являється каріозна пляма, не варто зволікати зі зверненням до стоматолога. Один з елементів профілактики – професійна чистка зубів у лікаря не рідше 1 разу на 6 місяців.
Аби запобігти гострому пульпіту, зумовленому хімічними чи термічними опіками, треба звертатися по стоматологічну допомогу до перевірених клінік. Щоб обрати дійсно професійну стоматологію, варто оцінити технічне оснащення кабінетів та кваліфікацію лікарів, перевірити репутацію закладу та відгуки пацієнтів.